Aumento de resistencia a los antimicrobianos
Resumen
El control de las enfermedades infecciosas siempre ha sido una prioridad médica. Durante años, en la llamada “era de los antibióticos”, disfrutamos de una esperanza de vida prolongada y de los beneficios de un control superior de patógenos. El devastador fracaso del sistema médico, la agricultura y las compañías farmacéuticas, y la población en general, para apreciar y salvaguardar estos beneficios nos está llevando ahora a una sombría “era post-antibiótica”, y las predicciones son muy ominosas.
La resistencia a los antimicrobianos (RAM) se refiere a los microorganismos que se vuelven resistentes a los antibióticos diseñados y esperados para matar a esa especie en particular. Antes de la pandemia de COVD19, la RAM era reconocida por la Organización Mundial de la Salud (OMS) como el área prioritaria central con una creciente conciencia pública de la amenaza que ahora presenta. La Revisión sobre la RAM, un proyecto encargado por el gobierno del Reino Unido, predijo que el número de muertes por esta causa podría ser de una persona cada tres segundos, lo que equivale a 10 millones de muertes por año para 2050.
Esta revisión presenta el estado actual de la RAM, centrándose en la contribución del ganado a la crisis mundial debido a ello.
Introducción
La revisión del Reino Unido sobre la RAM presentó datos obsoletos de 2014 sobre las consecuencias de la misma para la vida humana. Estimaron que 700.000 personas mueren cada año a causa de la RAM, con efectos preocupantes y devastadores en la mortalidad infantil. En la India, 60.000 recién nacidos mueren cada año a causa de infecciones neonatales resistentes a los antibióticos.
El problema es más prominente en los países menos desarrollados, pero no se limita a ellos. En los Estados Unidos, hay más de dos millones de infecciones por RAM al año, lo que le cuesta al sistema de salud de país 20 mil millones de dólares. El comité de expertos sugirió una respuesta enérgica a la RAM (figura 1), aunque aparte de la respuesta de la agricultura para eliminar por completo los antibióticos de la producción, otras directivas se están quedando atrás.
PRINCIPALES CONTRIBUYENTES AL AUMENTO DE LA RESISTENCIA
Residuos humanos y hospitalarios
La comunidad microbiana de aguas residuales está compuesta principalmente por unas bacterias intestinales humanas y otras que crecen en el equipo y sistema de alcantarillado. Los antibióticos (AB) están desarrollados para ser resistentes a la degradación metabólica y activos durante el tiempo de tránsito biológico. Se estima que el 50-80% de los AB se excreta en la orina y el 4-30% en el material fecal. Esto indica que todos los antibióticos no metabolizados utilizados por la población humana, en el hogar y en los hospitales, terminan en el sistema de alcantarillado. Las aguas residuales están saturadas de bacterias resistentes a los antimicrobianos (ARB) y sus genes resistentes a los antimicrobianos (ARG). El problema preocupante es la abundancia de elementos genéticos móviles (MME), como los plásmidos, que sirven como vectores que transfieren ARG entre cepas bacterianas en el entorno de aguas residuales. Las aguas residuales son el caldo de cultivo para el nuevo ARB a través de la transferencia de ARG.
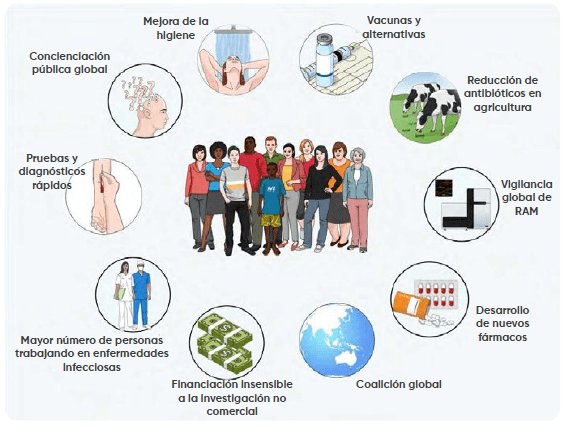
Figura 1. Recomendaciones de la revisión de la RAM (O’Neill, 2016)
Lamentablemente, las plantas de tratamiento de aguas residuales (EDAR) no fueron diseñadas para eliminar o reducir la contaminación por RAM. Por el contrario, algunas especies resistentes a múltiples medicamentos (MDR) de Escherichia, Shigella y Klebsiella aumentan el doble desde agua tal cual a la tratada. Del mismo modo, el total de MDR Enterobacteriaceae aumentó del 5,5 al 14,1% en las aguas residuales tratadas. Especies como Staphylococcus aureus resistente a la meticilina (MRSA) son abundantes en aguas residuales sin tratar y tratadas). Los hospitales a menudo tienen su propio tratamiento de residuos, pero esto se reserva para los desechos médicos en lugar de los desechos generales de los inodoros, la cocina y la lavandería. Hay un nivel completamente nuevo de enriquecimiento de la RAM en un entorno hospitalario. Aquí, es importante tener en cuenta que todos los desechos hospitalarios eventualmente terminan en aguas residuales y EDAR.
RAM de la agricultura
![]() Cuatro tipos principales de estiércol se utilizan en la agricultura: bovino, equino, porcino y avícola. Aunque los estiércoles animales enriquecen el suelo con nutrientes vegetales esenciales y raros, también contienen impurezas biológicas como bacterias, hongos, helmintos, parásitos y otros contaminantes biológicos intestinales y ambientales. La concentración residual de antibióticos en el estiércol puede no ser muy alta y se calcula habitualmente entre 1 y 10 mg/kg, estimándose que en los últimos 50 años más de un millón de toneladas de antibióticos ingresaron en el suelo a través del mismo.
Cuatro tipos principales de estiércol se utilizan en la agricultura: bovino, equino, porcino y avícola. Aunque los estiércoles animales enriquecen el suelo con nutrientes vegetales esenciales y raros, también contienen impurezas biológicas como bacterias, hongos, helmintos, parásitos y otros contaminantes biológicos intestinales y ambientales. La concentración residual de antibióticos en el estiércol puede no ser muy alta y se calcula habitualmente entre 1 y 10 mg/kg, estimándose que en los últimos 50 años más de un millón de toneladas de antibióticos ingresaron en el suelo a través del mismo.
El estiércol animal contiene excrementos urinarios y fecales y ambos se utilizan para excretar los AB no metabolizados. Además de agregar AB al suelo a través del estiércol, también agregamos ARB y ARG. El tiempo de supervivencia de los patógenos en el suelo es de hasta diez años y, en las superficies de las plantas, de hasta un año. El proyecto Defra del Centro de Ecología e Hidrología del Reino Unido estimó que unos 96 millones de toneladas de estiércol agrícola se utilizan anualmente en el país y que con este volumen aplicado en todo el mundo, la acumulación de AB en el suelo es inevitable.
Aunque el estiércol es una fuente importante de antibióticos, ARG y ARB en el suelo, en los Estados Unidos y en muchos otros países, todo él se considera un producto orgánico y se puede utilizar en cultivos ecológicos, introduciendo así AB excretados residuales en ellos y permitiendo a las bacterias colonizar plantas y ARG intercambiar con la microbiota nativa del suelo. Como resultado, muchas plantas ecológicas llevan una gran cantidad de AMR y al final todos estos contaminantes biológicos terminan en los alimentos y en las vías fluviales (figura 2).
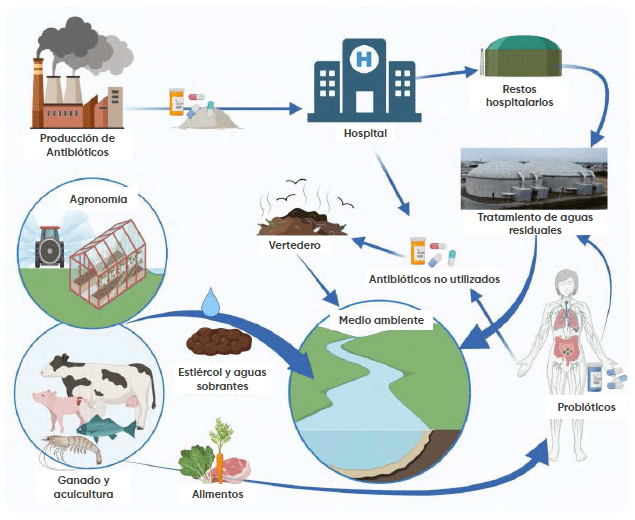
Figura 2. Círculo vicioso de propagación y expansión de la RAM en el medio ambiente
Hay otra dimensión en la presencia de la RAM en las naves avícolas: ¡el bienestar y la seguridad de los empleados de la granja! Un buen ejemplo es el uso en el Reino Unido de avoparcina, un medicamento similar a la vancomicina en las aves domésticas, que originó el desarrollo de Enterococcus faecium (VRE) resistente a la vancomicina en ellas. La VRE se ha encontrado en la carne procesada y en las naves y el personal de los mataderos que sacrificaron a los animales, algunos de los cuales tuvieron que ser hospitalizados. Además, se ha informado de que la RAM para casi todos los antibióticos fue mayor entre los criadores de broilers que en los productores de huevos y los trabajadores de mataderos. Esto está de acuerdo con el mayor uso de antibióticos en aquellos. Además, varios investigadores informaron que, en bovinos y porcinos, la RAM fecal disminuye a medida que envejecen los animales de abasto, pero esto no se ha observado en las aves domésticas de corta vida.
Otro de los mayores infractores de la RAM es la acuicultura por ser el área productora de alimentos de más rápido crecimiento en el mundo y al ser considerada por muchos el futuro de la industria alimentaria. La acuicultura integrada que implica la alimentación con estiércol de ganado para los peces es una práctica tradicional de las granjas asiáticas más pequeñas. Las tetraciclinas se utilizaron ampliamente en la acuicultura, y se culpa principalmente a la acuicultura por la amplia distribución de los genes tet en el mundo. En 2017 se identificaron 59 genes de resistencia a la tetraciclina incluso en los entornos remotos más prístinos del mundo, como la Antártida y el Ártico. Se estimó que el 70% de una enorme cantidad de antibióticos administrados a los mariscos termina en las vías fluviales, con lo que también contaminan los suelos adyacentes y los sedimentos de aquellas donde se concentran activamente.
Con el aumento en el consumo de marisco, las enfermedades bacterianas transmitidas por éste se están convirtiendo en peligros para la salud más graves en todo el mundo y debido al uso de AB en la producción ello ha dado lugar a numerosos brotes de enfermedades AMR en Estados Unidos. Sin embargo, existe una discrepancia considerable en el uso de AB en diferentes países, desde 1 g/t en Noruega hasta 700 g/t en Vietnam. Los países asiáticos producen dos tercios de la producción mundial de piscifactoría, con evidentes niveles preocupantes de resistencia a antibióticos clínicamente críticos y altos niveles de patógenos zoonóticos transmitidos por los alimentos, lo que origina una resistencia acumulada en los principales sistemas fluviales de Asia, especialmente en China e India.
RAM en el suelo
![]() El suelo representa el sistema de microbiota más rico, abundante en comunidades bacterianas y fúngicas, y es el origen de muchos antibióticos clínicos. De manera similar a las vías fluviales, el suelo actúa como un sumidero importante que acepta la RAM de los principales contaminantes como los desechos hospitalarios, el tratamiento de aguas residuales, la acuicultura y el estiércol. Aunque algunos antibióticos pueden unirse químicamente con el suelo y persistir en él, los factores del mismo, como su textura y la estabilidad del gen AMR desempeñan un papel en la persistencia de AMR.
El suelo representa el sistema de microbiota más rico, abundante en comunidades bacterianas y fúngicas, y es el origen de muchos antibióticos clínicos. De manera similar a las vías fluviales, el suelo actúa como un sumidero importante que acepta la RAM de los principales contaminantes como los desechos hospitalarios, el tratamiento de aguas residuales, la acuicultura y el estiércol. Aunque algunos antibióticos pueden unirse químicamente con el suelo y persistir en él, los factores del mismo, como su textura y la estabilidad del gen AMR desempeñan un papel en la persistencia de AMR.
Además de los antibióticos, muchos metales en el suelo que generan bacterias tóxicas resistentes a los metales y genes resistentes a los metales tóxicos muestran una potente resistencia cruzada y conjunta a los antibióticos y pueden provocar la aparición del gen AMR sin ninguna exposición a los antibióticos. Esto se complica aún más tanto con el estiércol como con los fertilizantes inorgánicos.
RAM en los alimentos
![]() Los patógenos de la RAM en los alimentos humanos presentan un riesgo importante para la salud pública. Los alimentos están contaminados por la presencia de AB y ARB en los alimentos debido al uso de antibióticos en la producción y a través de la contaminación cruzada con ARB durante el procesamiento, lo que es especialmente preocupante con los mariscos. ARB y ARG se han identificado en el agua del grifo, la leche, la carne, las verduras y los alimentos procesados o no, por lo que la cadena alimentaria es uno de los principales medios de transmisión de la RAM. Aunque a menudo están presentes en cantidades muy bajas en la carne, los ARB a menudo pueden llegar a cifras altos debido a las malas prácticas de manejo, almacenamiento e higiene de la carne.
Los patógenos de la RAM en los alimentos humanos presentan un riesgo importante para la salud pública. Los alimentos están contaminados por la presencia de AB y ARB en los alimentos debido al uso de antibióticos en la producción y a través de la contaminación cruzada con ARB durante el procesamiento, lo que es especialmente preocupante con los mariscos. ARB y ARG se han identificado en el agua del grifo, la leche, la carne, las verduras y los alimentos procesados o no, por lo que la cadena alimentaria es uno de los principales medios de transmisión de la RAM. Aunque a menudo están presentes en cantidades muy bajas en la carne, los ARB a menudo pueden llegar a cifras altos debido a las malas prácticas de manejo, almacenamiento e higiene de la carne.
Si bien la ARB y la RAM en la carne son una consecuencia de la contaminación en los mataderos y el procesamiento, se sabe que las verduras absorben activamente antibióticos y genes AMR del suelo o del agua de riego, especialmente si el estiércol se usa para fertilizar, habiéndose identificado ARG muy abundantes en vegetales cultivados en un suelo con más de tres años de uso de estiércol.
Aunque se presta muy poca atención a los animales silvestres, los niveles de infiltración de RAM en el agua, el suelo y las plantas sugieren que no podrían permanecer sin ser afectados. Incluso en aquellos con un contacto mínimo con el ser humano y viven en ambientes generalmente considerados prístinos, se detectaron ARA, como MRSA altamente multirresistente, en ciervos, jabalíes, lobos, zorros, palomas, faisanes y aves rapaces.
Las frutas y hortalizas se declaran seguras para el uso humano si tienen residuos de AB por debajo del umbral máximo seleccionado. Del mismo modo, los pescados y mariscos ampliamente tratados con AB se pueden usar después de estar alojados en agua libre de AB durante algún tiempo, lo que se conoce como período de retirada. Lamentablemente, el simple residuo de AB es un problema mucho menor que los ARB y ARG en los alimentos. Además, el lavar las frutas y verduras en el agua del grifo no va a ayudar, ya que una gran cantidad de investigadores detectaron AMR en ella.
RAM en el aire
![]() Aunque parezca inmanejable, la RAM y los ARG se han aislado del aire, especialmente en países altamente industrializados como China. Investigando muestras de aire de 19 ciudades importantes de todo el mundo para 30 ARG, se ha detectado que los ARG variaban casi 100 veces en diferentes lugares, siendo las cifras más altas en Pekin y teniendo San Francisco la mayor abundancia de ARG, lo que indica que el aire urbano representa un riesgo para la salud en relación con la su continua a los ARG.
Aunque parezca inmanejable, la RAM y los ARG se han aislado del aire, especialmente en países altamente industrializados como China. Investigando muestras de aire de 19 ciudades importantes de todo el mundo para 30 ARG, se ha detectado que los ARG variaban casi 100 veces en diferentes lugares, siendo las cifras más altas en Pekin y teniendo San Francisco la mayor abundancia de ARG, lo que indica que el aire urbano representa un riesgo para la salud en relación con la su continua a los ARG.
Y analizando las comunidades bacterianas en el aire urbano, sus redes y contribuciones a los ARG se han encontrado 50 géneros en el mismo, como Corynebacterium, Escherichia/Shigella, Streptococcus y otros géneros potencialmente patógenos. Pero a diferencia de la RAM en el suelo, la RAM en el aire y el agua son móviles y la difusión, las inundaciones y la lluvia desempeñan un papel en la entrega de RAM, ARB y ARG a los ecosistemas remotos e “intactos”.
RAM en los probióticos
![]() Aunque a menudo se ignora, está bien establecido que la mayoría de los probióticos llevan RAM y ARG. Los probióticos llevan ARG, porque el perfil de AMR no era necesario para su registro e, incluso si lo era, el perfil de AMR se realizaba hasta hace poco utilizando PCR en un subconjunto cuidadosamente seleccionado de genes o pruebas de difusión de disco, unas metodologías inferiores a la secuenciación metagenómica de disparo en bases de datos que ahora tienen más de 3000 ARG totalmente anotados.
Aunque a menudo se ignora, está bien establecido que la mayoría de los probióticos llevan RAM y ARG. Los probióticos llevan ARG, porque el perfil de AMR no era necesario para su registro e, incluso si lo era, el perfil de AMR se realizaba hasta hace poco utilizando PCR en un subconjunto cuidadosamente seleccionado de genes o pruebas de difusión de disco, unas metodologías inferiores a la secuenciación metagenómica de disparo en bases de datos que ahora tienen más de 3000 ARG totalmente anotados.
Algunos investigadores que han abordado este problema sugieren que es adecuado que especies como Lactobacillus sean resistentes a los antibióticos para que puedan sobrevivir, mantener y ayudar a restaurar el intestino sano después de los tratamientos con antibióticos. Sin embargo, se está de acuerdo universalmente en que los ARG en elementos genéticos móviles (como los plásmidos) constituyen un problema significativo debido a la propagación de la resistencia a otras especies en las que se ha confirmado la misma, incluso clínicamente crítica, de probióticos comerciales (vancomicina, rifampicina, estreptomicina, bacitracina y eritromicina, lo que sugiere una reevaluación de la seguridad de los probióticos y proponiendo nuevas regulaciones.
Los probióticos se agregan continuamente a la comunidad intestinal debido a su uso habitual en humanos y en animales, aunque los efectos de la acumulación de RAM aún no se han investigado. En un estudio exhaustivo para determinar si los ARG transferibles están presentes en 47 probióticos veterinarios disponibles comercialmente, incluidos los productos comercializados para ganado, perros, camélidos, gatos, cabras y caballos, el 97% de ellos contenían al menos un gen AMR móvil, y el 82% dos o más.
Este estudio es muy relevante para las aves domésticas y otros animales, y confirma el riesgo de transmisión de estos genes móviles de RAM en los productos cárnicos, el estiércol y el medio ambiente. Teniendo en cuenta la escala de producción y administración de los probióticos, también equivalen en gran medida al enriquecimiento de AMR en el estiércol y, por lo tanto, en el suelo, el agua y el medio ambiente.
En una encuesta de cultivos iniciadores de alimentos fermentados de 90 fuentes diferentes en Suiza, se confirmó la RAM en las especies más comunes. Sin embargo, un estudio reciente lleva esta historia a otro nivel ya que la administración de AB originó un aumento del resistoma del tracto gastrointestinal inferior y la adición de probióticos exacerbó aún más la expansión de la RAM y los ARG en la mucosa intestinal al promover un aumento del surgimiento de cepas que llevan genes de resistencia a la vancomicina, ¡pero no genes de resistencia transportados por las cepas probióticas!
Esto abre una nueva e interesante área de investigación sobre la identificación de suplementos que agrandan o reducen el resistoma en los intestinos humanos y animales, como sucede, por ejemplo, con el trasplante fecal, que puede ayudar en la reducción de los ARG en el intestino.
El círculo vicioso de la propagación de la resistencia a los antimicrobianos a escala mundial se han expuesto en la figura 2.
ORIENTACIONES FUTURAS
El número estimado de muertes por el aumento de la RAM es de millones al año y está aumentando, informando constantemente los médicos sobre nuevas cepas de patógenos resistentes a todos ellos. Existen numerosas sugerencias para mejorar el seguimiento, la vigilancia y el diagnóstico, aunque se necesitan urgentes esfuerzos para reducir la carga de RAM en el medio ambiente. Uno de los métodos emergentes es la biorremediación utilizando organismos vivos que tienen una notable capacidad para eliminar o reducir la carga de ARG en muestras tratadas.
Las bacterias y otros microorganismos como los protozoos y la levadura son los más prometedores y ampliamente utilizados para la RAM y la biorremediación con AB.
Sin embargo, esto se basa en interacciones microbianas complejas y aún no se entiende ni se optimiza completamente. Para ayudar a la biorremediación, los microorganismos deben ser capaces de sobrevivir y prosperar en condiciones extremas (presión oxidativa, agotamiento de nutrientes, estrés osmótico). Se ha dicho que una combinación de bacterias y microalgas podría eliminar eficientemente una variedad de antibióticos del lodo, donde las interacciones simbióticas entre bacterias y microalgas desempeñan un papel importante en la cinética de la eliminación de antibióticos.
Y aunque esta área de investigación es relativamente nueva, las metodologías modernas, como la secuenciación de disparos de aislados resistentes a los antibióticos, revelaron nuevas enzimas capaces de biorremediación al abrir una oportunidad para el rápido desarrollo de bibliotecas bacterianas capaces de eliminar los AB del medio ambiente. Las especies de Bacillus, solas o en combinación con otros microorganismos, se encuentran entre los candidatos más prometedores.
La fitorremediación es la eliminación de antibióticos utilizando algas. Las cianobacterias se encuentran entre las más interesantes: utilizan la luz como fuente de energía y el CO2 como fuente de carbono, ayudando también en el secuestro de carbono durante el proceso de biorremediación. Además, son resistentes, capaces de crecer en condiciones extremas y de fijar el nitrógeno atmosférico, habiendo ejemplos de biorremediación con éxito de algas de antibióticos. Sin embargo, es importante controlar la producción de toxinas de algas antes de seleccionar las de elección para la biorremediación.
La mycoremediación y la fitorremediación son técnicas de remediación prometedoras que utilizan hongos y plantas para eliminar los AB del medio ambiente. Anteriormente discutimos cómo las plantas acumulan AB del suelo y aunque este es un problema para la producción de vegetales y otras plantas comestibles, también es excelente en biorremediación.
CONCLUSIONES
No hay duda de que la RAM es uno de los principales problemas de salud mundial. La RAM es un fenómeno natural que ha existido durante tanto tiempo como los microorganismos. La preservación del contenido intestinal en restos humanos momificados de forma natural y deliberada confirmó la presencia de genes de resistencia a la mayoría de los antibióticos conocidos, incluidos los descubiertos más recientemente.
Esto se convirtió en una excusa para que muchos ignoraran la actual contaminación global por la RAM, dejando de lado el hecho de que nunca en la historia hemos tenido millones de toneladas de antibióticos bombeados al medio ambiente. Según las predicciones de la OMS, nos dirigimos hacia la era posterior a los antibióticos, donde cosas como la cesárea, los trasplantes de órganos o la quimioterapia serán procedimientos peligrosos.
D. Stanley
Australian. Poultry. Sci. Symp., Sydney. Feb. 2022
[wbcr_php_snippet id="90268"]